대동맥 협착 Aortic stenosis
- 대동맥은 정상적으로 좌심실에서 기시된다.
-
대동맥이 바로 시작되는 좌심실의 부분과 대동맥의 기시 부분의 사이에 대동맥 판이 있는 것이 정상이다.
-
이상 설명한 대동맥의 부분이 선천성으로나 후천성으로 비정상적으로 좁아진 선천성 심장병을 대동맥 협착이라고 한다.
-
협착된 대동맥의 부위가 어디에 있느냐에 따라 대동맥 협착을 다음과 같이 5 종류로 구분된다.
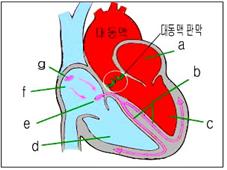
그림 36.대동맥판 협착(흰색 ◯ 내)
a-좌심방,
b-심장자극 전도계의 왼쪽 다발가지,
c-좌심실,
d-우심실,
e-방실 결절,
f-우심방,
g-동방결절
Copyright ⓒ 2013 John Sangwon Lee, MD., FAAP
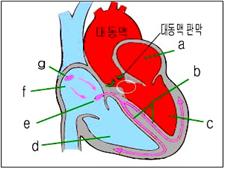
그림 37. 대동맥판 하부 협착(흰색 ◯ 내)
a-좌심방,
b-심장자극 전도계의 왼쪽 다발가지,
c-좌심실,
d-우심실,
e-방실 결절,
f-우심방,
g-동방결절
Copyright ⓒ 2013 John Sangwon Lee, MD., FAAP
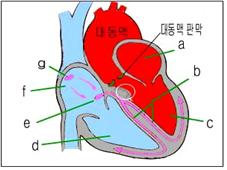
그림39. 특발성 비대성 대동맥판 하부 협착(흰색 ◯ 내)
a-좌심방,
b-심장자극 전도계의 왼쪽다발가지도계의, c-좌심실,
d-우심실,
e-방실 결절,
f-우심방,
g-동방결절
Copyright ⓒ 2013 John Sangwon Lee, MD., FAAP
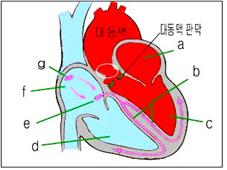
그림38. 대동맥판 상부 협착(흰색 ◯ 내)
a-좌심방,
b-심장자극 전도계의 왼쪽 다발가지,
c-좌심실,
d-우심실,
e-방실 결절,
f-우심방,
g-동방결절
Copyright ⓒ 2013 John Sangwon Lee, MD., FAAP
① 대동맥판에 생긴 대동맥판 협착
② 대동맥판 바로 하부에 생긴 대동맥판 하부 협착 (그림 37 참고)
③ 대동맥판 바로 상부에 생긴 대동맥판 상부 협착4 (그림 38 참고)
④ 윌리암스 증후군
⑤ 심실중격 근육 비대로 생긴 특발성 비대성 대동맥판 하부 협착 (그림 39 참고)
여기서는 선천성 대동맥 협착에 대한 일반적인 정보에 관해 설명 한다.
대동맥 협착의 원인
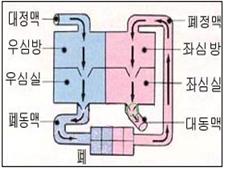
그림 40. 대동맥 협착
파란 ◯로 표시된 부위가 대동맥 판이 있는 부위이고 이 부위가 비정상적으로 좁아진 선천성 심장병을 대동맥과 협착이라한다.
Copyright ⓒ 2013 John Sangwon Lee, MD., FAAP
-
아직 원인은 확실히 모른다.
-
유전으로 생길 수 있다.
-
그리고 윌리암스 증후군과 같이 생길 수 있다. 신체의 다른 장기에 선천성 기형이 있으면서 대동맥 협착이 동시 있을 수 있다.
-
다시 설명하면 선천성 대동맥 협착은 대동맥판 협착, 대동맥판 상부 협착, 대동맥판 하부 협착, 특발성 비대성 대동맥판 하부 협착으로 나눌 수 있고
-
대동맥 협착의 종류에 따라 원인이 다를 수 있다.
-
윌리암스 증후군이 있을 때 대동맥 협착증 등도 함께 있을 수 있다.
대동맥 협착의 증상 징후
-
대동맥 협착의 정도, 크기, 종류, 나이 등에 따라 증상 징후가 다르다.
-
때로는 아무 증상이 없을 수 있다.
-
대동맥 협착의 정도가 크면 좌심실 속 동맥혈을 대동맥 속으로 정상적으로 펌프하기가 힘들 수 있다.
-
좌심실이 훨씬 더 힘들게 일을 해야 한다.
-
이렇게 좌심실이 힘들게 일을 해야 할 뿐만 아니라 심장 전체로 들어온 모든 혈 량을 무리하게 힘들여 펌프 해야 하기 때문에 심장이 보통 이상으로 일을 더 많이 해야 한다.
-
이 때 다른 여러 가지 증상 징후가 나타날 수 있다.
-
경미한 대동맥 협착이 있을 때는 증상 징후도 거의 없고, 성장 발육에도 정상적일 수 있다.
-
소아 건강검진을 받을 때 의사가 비정상적인 심잡음을 청진기로 듣고서 대동맥 협착을 처음 진단 받을 때도 있다.
-
심한 대동맥 협착을 가진 아이가 걸을 때나 평소 보다 조금 더 힘든 육체적 운동을 할 때 또래들보다 더 어렵게 운동 하거나, 가벼운 육체적 운동을 할 때도 쉽게 피로를 느끼며,
-
물론 힘든 일은 더 하지 못한다.
-
때로는 왼쪽 앞가슴이 아프거나 협심증, 현기증이 생기기도 하고 갑자기 기절하거나 급사할 수 있다.
-
심한 대동맥 협착을 가지고 있을 때는 좌심실 속 전 동맥혈을 대동맥 속으로 정상적으로 매번 펌프해 낼 수 없기 때문에 좌심실 속 전체 혈 량 중 일부가 좌심실 속에서 좌심방 속으로 역류돼서 그 역류된 피가 폐정맥 속을 통과해서 폐 속으로까지 역류해 들어가기 때문에 폐 속에 정상 이상으로 더 많은 동맥혈이 있게 되고 결국에는 폐 울혈증이 생길 수 있다.
-
폐 울혈증이 생기면 숨이 몹시 가쁠 수 있다. 그리고 좌심실이 비정상적으로 커질 수 있다.
대동맥 협착의 진단
-
병력, 증상 징후, 진찰소견 등을 종합해서 이 병이 의심되면, 심전도 검사, 심초음파 검사, 심음도 검사, 심도자법 검사, 가슴 X-선 사진 검사와 그 외 다른 여러 종류의 검사로 확진한다.
-
정기 건강검진을 받을 때 청진기로 비정상적인 심잡음을 듣고 우연히 진단받는 경우도 있다.
-
때로는 대동맥 협착이 있는 줄을 모르고 자라서 성인이 된 후에 처음으로 진단 받는 경우도 있다.
-
병원에서 일정한 운동을 하기 전에 운동 검사를 받고 운동을 한 후 여러 가지 검사를 해서 그 결과에 따라 대동맥 협착의 정도를 알아볼 수 있다.
-
또 심도자법 검사와 다른 여러 종류의 검사를 해서 선택적 수술 치료를 해 줄 시기를 알아내기도 한다.
대동맥 협착의 치료
-
대동맥 협착된 정도에 따라 다르게 치료한다.
-
대동맥 협착은 있지만 증상 징후가 하나도 없고, 심장의 크기가 정상일 때는 관찰적 치료를 주로 한다.
-
대동맥 협착으로 여러 가지 증상이 나타나고, 심장이 비정상적으로 커지며, 심장부전증이 생길 때는 수술 치료를 바로 한다.
-
대동맥 협착을 가진 아이가 심한 운동을 하던 중 갑자기 사망할 수 있다.
-
경쟁 운동을 요하는 심한 육체적 운동경기에 참가시키는 것은 삼가야 한다.
-
육체적 운동을 시작하기 전에 그 육체적 운동은 해도 되는지 의사에게 문의해야 한다.
-
치아 치료를 받을 때나 신체 어떤 부위를 수술 받아야 할 때는 의사의 처방에 따라 적절한 항생제로 전염성 심내막염 예방적 치료를 한다.
-
전염성 심장 내막염 참조.
Aortic stenosis 대동맥 협착
• The aorta normally originates from the left ventricle.
• It is normal to have an aortic valve between the part of the left ventricle where the aorta starts immediately and the part of the aorta where it originates.
• Congenital heart disease in which the portion of the aorta described above is congenital or acquired abnormally narrowed is called aortic stenosis.
• Aortic stenosis is classified into 5 types as follows, depending on where the area of the constricted aorta is.

Figure 36: Aortic valve stenosis (in white ◯) a-left atrium, b-the left bundle of the heart stimulation conduction system, c-left ventricle, d-right ventricle, e-atrioventricular nodule, f-right atrium, g-sinus nodule Copyright ⓒ 2013 John Sangwon Lee, MD., FAAP

Figure 37. Lower aortic valve stenosis (in white ◯) a-left atrium, b-the left bundle of the heart stimulation conduction system, c-left ventricle, d-right ventricle, e-atrioventricular nodule, f-right atrium, g-sinus nodule Copyright ⓒ 2013 John Sangwon Lee, MD., FAAP

Figure 39. Idiopathic hypertrophic lower aortic valve stenosis (in white ◯) a-left atrium, b-cardiac stimulation, the left bundle of the conduction system, c-left ventricle of the guidance system, d-right ventricle, e-atrioventricular nodule, f-right atrium, g-sinus nodule Copyright ⓒ 2013 John Sangwon Lee, MD., FAAP

Figure 38. Upper aortic valve stenosis (within white ◯) a-left atrium, b-the left bundle of the heart stimulation conduction system, c-left ventricle, d-right ventricle, e-atrioventricular nodule, f-right atrium, g-sinus nodule Copyright ⓒ 2013 John Sangwon Lee, MD., FAAP
① Aortic valve stenosis in the aortic valve
② Lower aortic valve stenosis created just below the aortic valve (refer to Fig. 37)
③ Upper aortic valve stenosis 4 formed just above the aortic valve (refer to Fig. 38)
④ Williams syndrome
⑤ Idiopathic hypertrophic lower aortic valve stenosis caused by ventricular septal muscle hypertrophy (refer to Fig. 39) This section provides general information on congenital aortic stenosis. Causes of aortic stenosis

Figure 40. Aortic stenosis The area marked with a blue ◯ is the area where the aortic plate is located, and congenital heart disease in which this area is abnormally narrowed is called aortic and stenosis. Copyright ⓒ 2013 John Sangwon Lee, MD., FAAP
• The cause is still unknown.
• It can be caused by heredity.
• And it can happen with Williams syndrome. Congenital malformations in other organs of the body may be present, as well as simultaneous aortic stenosis.
• In other words, congenital aortic stenosis can be divided into aortic valve stenosis, upper aortic valve stenosis, lower aortic valve stenosis, and idiopathic hypertrophic lower aortic valve stenosis.
• Depending on the type of aortic stenosis, the cause may be different.
• When you have Williams syndrome, you may also have aortic stenosis.
Symptoms signs of aortic stenosis
• Symptoms and signs differ depending on the severity, size, type, and age of the aortic stenosis.
• Sometimes there may be no symptoms.
• If the aortic stenosis is large, it may be difficult to pump arterial blood from the left ventricle into the aorta normally.
• The left ventricle has to work much harder.
• Not only does the left ventricle have to work hard, but the heart has to work more than normal because it has to pump all the blood that has entered the whole heart.
• At this time, several other symptomatic signs may appear.
• When there is a minor aortic stenosis, there are few signs of symptoms, and growth and development may be normal.
• Sometimes a doctor first diagnoses an aortic stenosis after hearing abnormal heart murmurs with a stethoscope during a pediatric health examination.
• A child with severe aortic stenosis easily feels fatigued when walking or doing physical exercise that is a little harder than usual, exercising harder than peers, or doing light physical exercise.
• Of course you can’t do more of the hard work.
• Sometimes the left front chest hurts, angina, dizziness, and sudden fainting or sudden death may occur.
• When you have severe aortic stenosis, you cannot pump all arterial blood from the left ventricle into the aorta normally every time, so part of the total blood volume in the left ventricle is refluxed from the left ventricle into the left atrium, and the refluxed blood passes through the pulmonary vein. Because it flows back into the lungs, there is more arterial blood than normal in the lungs, which can eventually lead to pulmonary congestion.
• If you develop pulmonary congestion, you can have very short of breath. And the left ventricle can become abnormally large.
Diagnosis of aortic stenosis
• If the disease is suspected by combining medical history, symptoms, symptoms, examination findings, etc., it is confirmed by electrocardiography, echocardiography, echocardiography, cardiography, chest X-rays, and many other tests .
• During regular health check-ups, there are cases of being diagnosed by accident after hearing abnormal heart murmurs with a stethoscope.
• Sometimes, they grow up without knowing that they have aortic stenosis and are diagnosed for the first time after adulthood.
• You can check the degree of aortic stenosis according to the results by having an exercise test before performing certain exercises in the hospital, and then performing various tests after exercising.
• They also do cardiovascular tests and other types of tests to find out when to give selective surgical treatment.
Treatment of aortic stenosis
• Treat differently depending on the degree of aortic stenosis.
• Observational treatment is usually performed when aortic stenosis is present but there are no signs of symptoms and the heart size is normal.
• If various symptoms appear due to aortic stenosis, the heart becomes abnormally enlarged, and heart failure occurs, surgical treatment is immediately recommended.
• A child with an aortic stenosis can die suddenly during heavy exercise.
• Participating in severe physical sports that require competitive exercise should be avoided.
• Before starting a physical exercise, ask your doctor if it is okay to do it.
• When receiving dental treatment or having surgery on any part of the body, according to the doctor’s prescription, preventive treatment for infectious endocarditis with appropriate antibiotics.
• See Infectious Endocarditis.
출처 및 참조 문헌 Sources and references
- NelsonTextbook of Pediatrics 22ND Ed
- The Harriet Lane Handbook 22ND Ed
- Growth and development of the children
- Red Book 32nd Ed 2021-2024
- Neonatal Resuscitation, American Academy Pediatrics
- www.drleepediatrics.com제11권. 소아청소년 심장 혈관계 질환
- www.drleepediatrics.com제7권 소아청소년 감염병
- Red book 29th-31st edition 2021
- Nelson Text Book of Pediatrics 19th — 21st Edition
- The Johns Hopkins Hospital, The Harriet Lane Handbook, 22nd edition
-
Childhood Emergencies in the Office, Hospital and Community, American Academy of Pediatrics
-
Emergency Medical Service for Children, By Ross Lab. May 1989. p.10
-
Emergency care, Harvey grant, and Robert Murray
-
Emergency Care Transportation of Sick and Injured American Academy of Orthopaedic Surgeons
-
Emergency Pediatrics A Guide to Ambulatory Care, Roger M. Barkin, Peter Rosen
-
Immediate care of the acutely ill and injured, Hugh E. Stephenson, Jr
-
The Critically Ill Child, Diagnosis and Management, Edited by Clement A. Smith
-
Emergency Medical Services for Children: The Role of the Primary Care Provider, America Academy of Pediatrics
-
Quick Reference To Pediatric Emergencies, Delmer J. Pascoe, M.D., Moses Grossman, M.D. with 26 contributors
-
Manual of Emergency Care
-
응급환자관리 정담미디어
-
소아가정간호백과–부모도 반의사가 되어야 한다, 이상원
-
Neonatal Resuscitation American heart Association
-
Neonatology Jeffrey J.Pomerance, C. Joan Richardson
-
Pediatric Resuscitation Pediatric Clinics of North America, Stephen M. Schexnayder, M.D.
-
Pediatric Critical Care, Pediatric Clinics of North America, James P. Orlowski, M.D.
-
Preparation for Birth. Beverly Savage and Dianna Smith
- Infectious disease of children, Saul Krugman, Samuel L Katz, Ann A. Gershon, Catherine Wilfert
-
The Harriet Lane Handbook 19th Edition
-
소아과학 대한교과서
-
제1권 소아청소년 응급의료 참조문헌과 출처
-
Other
Copyright ⓒ 2015 John Sangwon Lee, MD., FAAP
“부모도 반의사가 되어야 한다”-내용은 여러분들의 의사로부터 얻은 정보와 진료를 대신할 수 없습니다.
“The information contained in this publication should not be used as a substitute for the medical care and advice of your doctor. There may be variations in treatment that your doctor may recommend based on individual facts and circumstances. “Parental education is the best medicine.”